文|未來醫編輯室
良性腦瘤也可能奪命?腦下垂體腫瘤引爆「內分泌風暴」差點敗血症
48歲魏先生原本只是例行健康檢查,卻意外發現約2.5公分的腦下垂體腫瘤。尚在評估治療期間,他突然出現噁心、嘔吐與呼吸困難,緊急轉入臺北榮民總醫院新陳代謝科住院治療。檢查發現生長激素異常升高、血糖難以控制,甚至併發感染性敗血症,感染源來自肝臟膿瘍,情況一度危急。
王緯歆醫師指出:「腦下垂體腫瘤雖多為良性,但若為功能性腫瘤,可能引發全身性內分泌失衡,嚴重時甚至威脅生命。」在多重內分泌風暴交織下,新陳代謝科團隊即時穩定血糖與感染控制,為後續手術爭取關鍵時間。這場從腦部腫瘤延燒至全身系統的危機,也凸顯腦下垂體腫瘤並非單一科別可獨力處理,跨專科整合成為搶救關鍵。
視力模糊、體重暴增別輕忽!功能性腦下垂體腫瘤診斷比想像更複雜
腦下垂體腫瘤是常見良性腦腫瘤之一,但其臨床表現往往錯綜複雜。王緯歆醫師說明,腫瘤壓迫視神經可能造成視力模糊、複視與頭痛;若屬功能性腫瘤,則會出現倦怠、體重快速增加、不孕、月經異常或血糖波動等內分泌症狀。
其中,以庫欣氏病與肢端肥大症最具診斷難度。病人需住院一週左右,完成血液、尿液、唾液荷爾蒙檢測、磁振造影及岩下竇採血等侵入性檢查;肢端肥大症患者還須接受心臟、睡眠與腸胃內視鏡評估。這些繁複檢查若未整合規劃,往往拖延診斷時程。也因此,如何在最短時間內完成完整評估,成為影響預後的重要因素,而這正是多專科整合模式發揮價值之處。

千例手術、全切除率95%!經鼻內視鏡成腦下垂體腫瘤治療主力
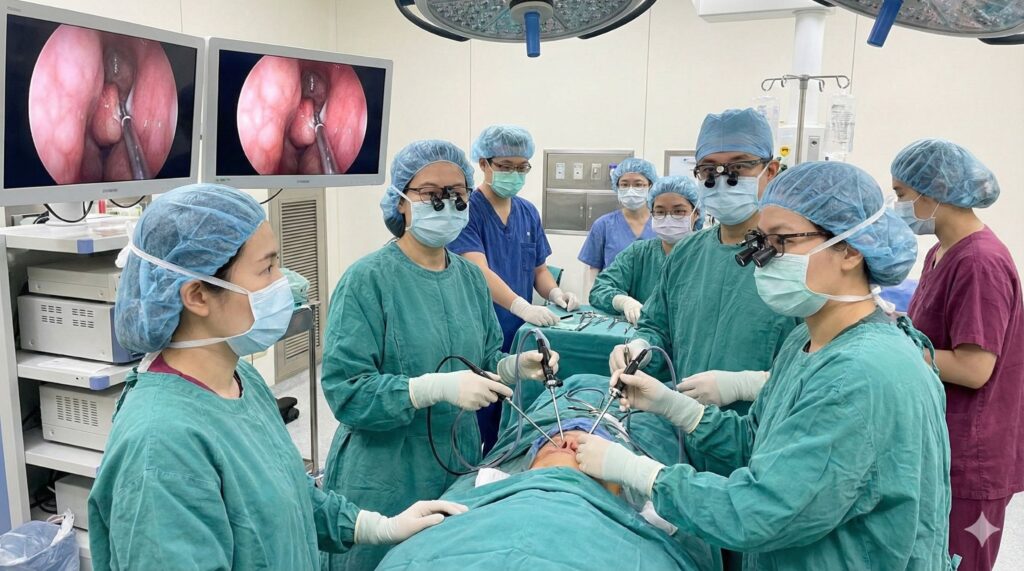
待魏先生病況穩定後,由神經外科與鼻科團隊合作,採行經鼻內視鏡手術切除腫瘤。這項技術可經由鼻腔微創進入蝶鞍區域,避免開顱,大幅降低組織傷害與恢復時間。臺北榮總腦下垂體腫瘤多專科團隊,由王緯歆醫師、藍敏瑛醫師、陳涵栩醫師與林亮羽醫師共同創立,並整合泌尿科、婦女醫學科與影像醫學科資源,十年來已累積超過1,000例經鼻內視鏡手術經驗。
即便約三成患者腫瘤侵犯海綿竇或包覆大動脈,整體腫瘤全切除率仍達95%以上,視神經功能恢復率超過80%。這種內外科同步規劃、一次住院完成評估與治療的模式,也為外縣市與離島病人帶來實質便利。
全台首家獲國際認證!北榮打造「卓越腦下垂體腫瘤中心」
臺北榮總團隊近期將治療成果依國際標準全面檢視,研究發表於權威期刊《Pituitary》,並正式獲得「卓越腦下垂體腫瘤中心(Pituitary Center of Excellence)」認證,成為全國第一家通過世界認可的醫學中心。
在功能性腫瘤治療方面,庫欣氏病、生長激素瘤與部分泌乳激素瘤的平均生化緩解率與治癒率超過80%,併發症發生率僅約1%,顯示醫療品質與國際頂尖中心接軌。王緯歆醫師強調:「整合式醫療不只是效率問題,更關乎病人安全與長期預後。」這項國際認證不僅代表臨床實力,也讓台灣在腦下垂體專科領域站上國際舞台。