文/郭家和
不抽菸生活習慣良好 年輕人也會得肺腺癌
肺癌已成為台灣十大癌症發生率首位,根據111年癌登報告,新發生人數高達17,982人。肺癌早期並無明顯症狀,一旦發生在年輕族群又未及時採取最適當的治療,將大幅增加後續社會成本。
臺北醫學大學副校長李岡遠醫師指出,肺癌主要分為小細胞肺癌與非小細胞肺癌,小細胞肺癌與吸菸密切相關,而許多不抽菸、生活習慣良好的年輕或女性患者,大多屬於非小細胞肺癌,尤其「肺腺癌」是台灣最常見的肺癌類型,佔非小細胞肺癌的一半以上。
「我們非小細胞肺癌的五年存活率,從20%左右升至將近50%,顯示台灣在肺癌防治做對了許多事,尤其是早期篩檢和有效藥物的導入!」李岡遠醫師表示,早期肺癌與晚期肺癌存活率差異極大,第一期五年存活率逾95%,第四期確診的五年存活率不到20%。目前雖不能找到肺癌最明確的致病源,但透過早期篩檢及銜接國際治療指引,肺癌防治的成效將有望進一步提升。
納入不吸菸有家族史族群 台灣肺癌早期篩檢領先全球
「肺癌篩檢台灣可以說走在全世界的前面,從近年數據也證實方向正確!」李岡遠醫師說明,國健署在111年開辦「肺癌低劑量電腦斷層(LDCT)篩檢,最重要的篩檢對象是有肺癌家族史的族群,台灣是第一個將不吸菸且有家族史者納入篩檢的國家,結果顯示因肺癌家族史接受篩檢並確診的病人,罹癌風險確實比吸菸者還要高。
「如果所有肺癌都能在早期發現,未來甚至不需要談存活率的問題!」李岡遠醫師指出,診斷第一期肺癌後如果順利手術,將近95%有望長期存活,目前建議女性只要40歲就可以考慮篩檢,男性則在45歲開始。在居家與環境因子的預防方面,雖然空汙相對吸菸與家族史風險低,但仍應留意曝露,特別居住大馬路或工業區者應留意移動空污,減少開窗或使用空氣清淨機。環保單位空品指標選擇運動時地,以降低累積風險。
四分之三肺腺癌有基因突變 免疫治療納給付重大突破
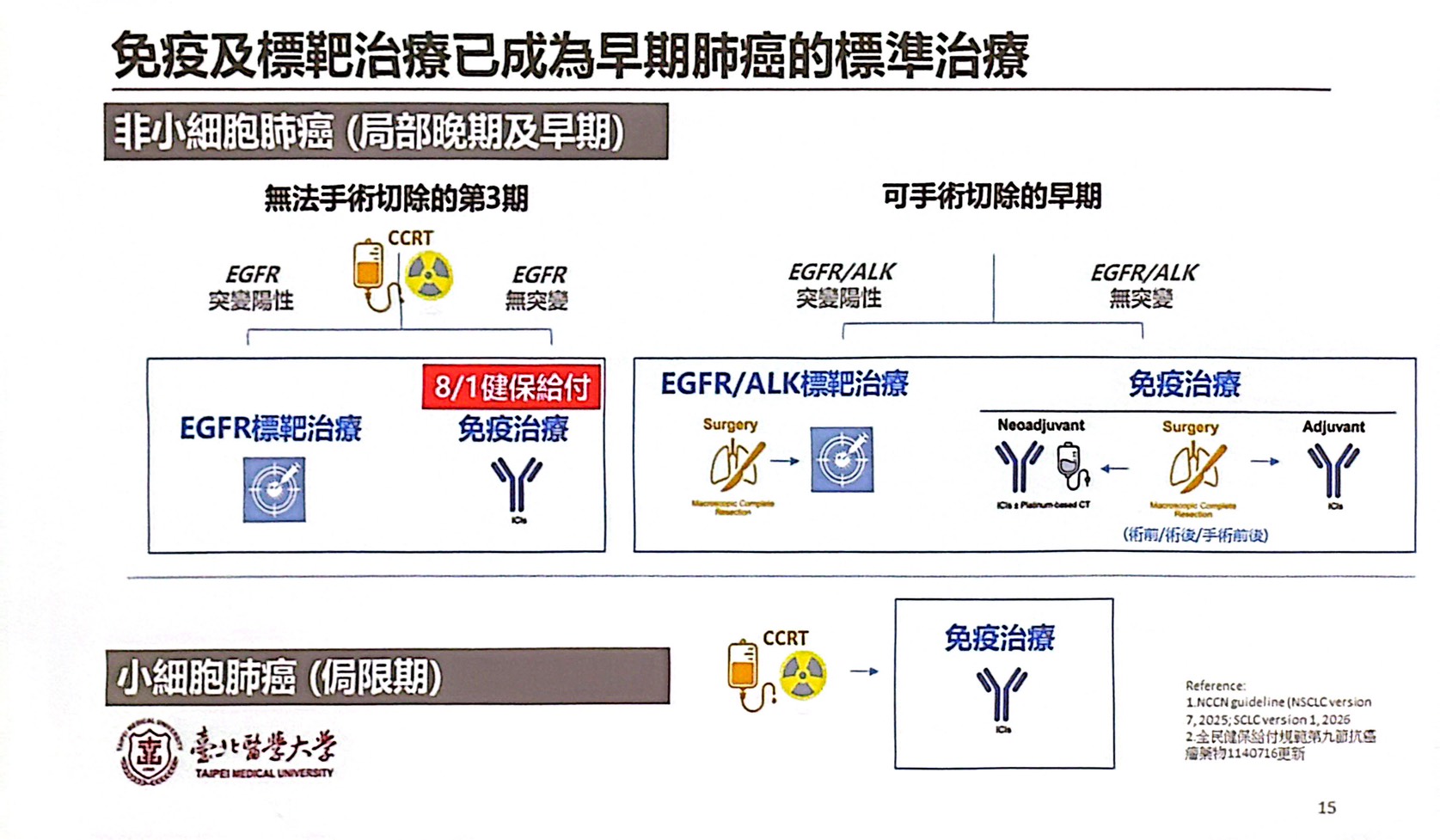
肺癌治療的突破進展快速,是肺癌存活率增加的主要原因。李岡遠醫師說明,免疫與標靶治療已成為早期肺癌的標準治療,約3/4肺腺癌帶有驅動基因突變(包括EGFR、ALK、ROS1),因此針對突變的標靶治療被列為最重要的治療手段。若腫瘤沒有基因突變,免疫治療則成為重要的治療手段,例如不能開刀的第三期非小細胞肺癌,在完成標準的化學治療和放射治療後,再接續免疫治療已被證明對存活有明顯幫助。
「健保開放免疫治療給付是一個很重要的里程碑,因為這讓我們幫助病人銜接到國際治療標準!」李岡遠醫師指出,標靶治療、免疫治療每月費用往往高達十幾萬元,若無健保支撐許多患者無法負擔,更重要的是當有健保給付之後,病患能依循國際標準治療,未來才有機會參與新的臨床試驗,讓更新的藥物能在上市前更早進入台灣,延長戰線與病人的寶貴存活。
肺癌創新治療發展快 存活時間有望增加一倍
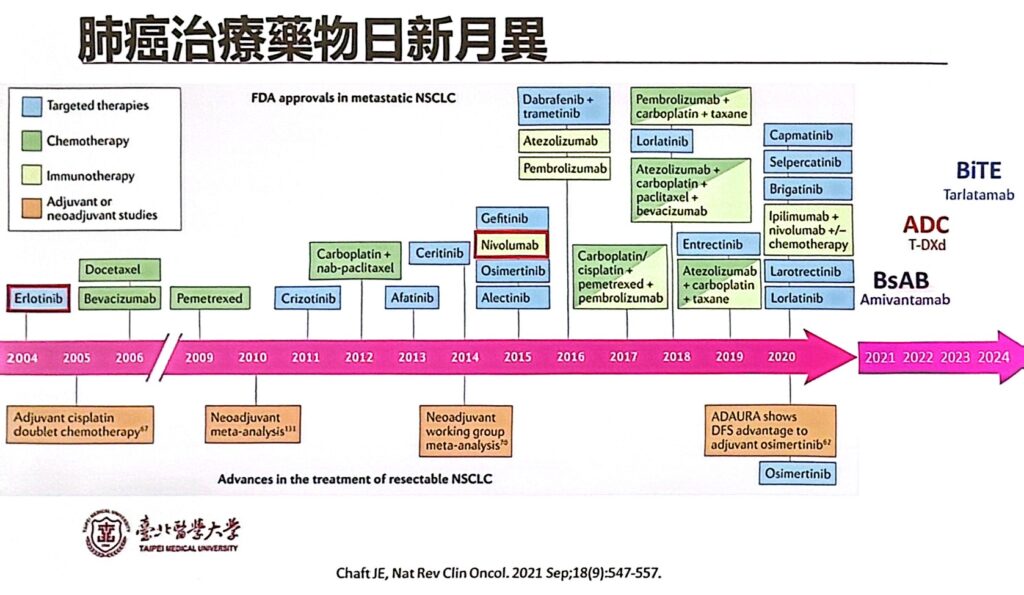
肺癌藥物治療的發展日新月異,不斷有新的藥物通過美國FDA審核,帶來更多新的治療希望。李岡遠醫師表示,目前肺癌領域主要有三種創新治療最具希望,包括雙特異性抗體 (Bispecific Antibodies)、抗體藥物複合體(Antibody-Drug Conjugates, ADCs)、以及雙特異性T細胞銜接系統 (Bispecific T-cell Engagers, BiTEs),各有其創新機轉以對抗腫瘤。
1. 雙特異性抗體 (Bispecific Antibodies):
■ 作用機制: 傳統抗體通常只能辨識一個蛋白質,而雙特異性抗體可以一次辨識兩種蛋白質,有些藥物可以同時辨識EGFR和Met這兩個分子。
■ 治療效果: 對於原本小分子抑制劑效果不佳的突變類型,效果非常好。
■ 臨床試驗結果: 在第二期臨床試驗中,病患的總體存活時間延長至約兩年,相較於不接受治療(約1年存活)幾乎是2倍存活時間。
2. 抗體藥物複合體 (Antibody-Drug Conjugates, ADCs) – 例如 Inter-2:
■ 作用機制: ADC是近年非常新且重要的治療領域,其機轉有如「精準導彈」,抗體能有效地找到腫瘤細胞將其攜帶的「炸藥」精準地投遞到癌細胞內部。
■ 治療效果:存活時間有明顯幫助,大約10個月提升到接近20個月。
■ 給付現況:目前尚未獲得健保給付,期待健保盡快納入給付範疇。
3. 雙特異性T細胞銜接系統 (Bispecific T-cell Engagers, BiTEs)
■ 作用機制: BiTE本質上也是雙特異性抗體,其機轉是一端將T細胞(免疫細胞)拉過來,另一端抓住癌細胞。BiTE將T細胞吸引到癌細胞旁邊,活化T細胞去攻擊並殺死癌細胞。
■ 臨床試驗結果: 最近有第三期臨床試驗報告顯示,針對小細胞肺癌病患使用BiTE藥物,與標準化學治療相比,一年的存活時間從30%增加到50%,提升了近20%。
■ 給付效益:相較於CAR-T治療透過基因工程改造T細胞,治療成本高昂,而BiTE是抗體機轉,治療費用的可近性相對友善,被視為是「窮人的CAR-T治療」,尤其對小細胞肺癌患者有重要的存活效益。
給付跟上國際治療指引 才能幫助更多肺癌病人延長存活
「昂貴的新藥就像『私人客機』,大多數人未必能負擔,只有納入給付後,才有可能讓更多肺癌病人順利啟航,延長生命!」
李岡遠醫師表示,肺腺癌的標靶治療藥物、PD1/PDL1免疫治療納入給付都提供了臨床醫師重要武器。不過,肺癌仍有許多罕見基因突變藥物與創新治療,歐洲、美國通過上市後很快能夠引進,但高昂費用卻並非所有人能夠負擔。
李岡遠醫師舉例,過去小細胞肺癌在沒有良好治療藥物之下,存活往往很難超過一年,而雙特異性T細胞銜接系統藥物大幅提高了過去只有化療的存活率。藥物負擔可近性是台灣肺癌防治的下一塊重要拼圖,對於大部份只能搭乘「民航機」的肺癌族群,亟須健保給付通過國際治療指引的藥物,才能提供國人最佳的生命保障。