採訪報導|郭家和

6天內到院前心跳停止人數破百 低溫時血壓驟升易發心肌梗塞
受到冷氣團與幅射冷卻影響,全台氣溫急凍,消防署統計顯示自1月1日至今,6天內非創傷OHCA(到院前心肺功能停止)報案數已達破百人次。國泰綜合醫院心血管中心主治醫師陳玠宇指出,氣溫每降低1度時,心血管疾病的發生率就會增加2%,當氣溫驟降5-10度,心血管事件風險可能上升10%-20%,低溫引發血壓升高、交感神經興奮以及對血管內皮細胞的影響都是誘發因素。
陳玠宇醫師接受《未來醫》專訪表示,低溫時為了維持體溫,周邊血管會自主收縮以減少散熱而導致血壓突然飆高,增加心臟負荷,或者使原本狹窄的血管更加阻塞,而冬天時民眾因為流汗減少忽略飲水,加上低溫導致血液循環變慢,血液黏稠度上升,也會大幅增加血栓形成的風險。此外,寒流會刺激身體產熱,誘發交感神經亢奮而發生心跳加速、血糖上升等現象,容易增加高風險族發生心律不整的機率。
陳玠宇醫師說明,人體的血管可分為內、中、外三層,內層的內皮細胞負責調控血管收縮與擴張,當溫度劇烈波動時,血管內壁的內皮細胞容易裂縫或破損,如果本身有動脈硬化或血管斑塊,原本被包覆在血管壁內的膽固醇斑塊有可能釋放到血液中,引發嚴重的急性血栓反應,進而誘發心肌梗塞或中風。因此寒流時務必監測血壓,一旦有心血管不適症狀應馬上就醫,慢性病患者也須注意是否需要調整藥物。
肥胖增加心臟與血管負擔 水份攝取不足影響血液黏稠度
寒流時除了三高(高血壓、高血脂、糖尿病)慢性病族群應提高警覺,生活型態也可能影響心血管事件的發生。陳玠宇醫師指出,肥胖者心臟與血管負荷較重,冬季又常因食慾增加而攝取高鹽高油食物,容易造成血壓與血脂快速上升;抽菸族群因長期吸菸會引發血管慢性發炎,使血管彈性與調節能力下降,也會增加血管病變與急性事件風險。
陳玠宇醫師也提醒,冬季因流汗不明顯而忽略補充水分,血液濃稠度上升,不只影響體溫調節,也會提高心血管疾病機率,民眾應多注意補充溫開水以幫助血液正常流通。此外,長期熬夜與嗜吃宵夜等族群也須注意,熬夜會干擾自律神經與代謝節律,睡前攝取高熱量食物易使入睡後代謝減慢,心臟負擔加重,也是心血管事件常在夜間發作的原因之一。
至於已經發生過冠心病、心律不整或曾經裝過心臟支架的族群,更要積極注意保暖等次級預防。陳玠宇醫師指出,曾發生過心血管事件的患者居家環境應維持恆溫,建議使用暖氣或穿著襪子入睡,避免冷空氣直接刺激氣管與心血管,產生不良連鎖反應。也要避免在極端氣候下出門,外出時務必穿著暖和並隨身攜帶溫開水以補充水份,特別要注意頸部周圍保暖,頸動脈是心臟往腦部供血最主要的管道,受冷空氣刺激時易劇烈收縮,增加急性血栓風險。
頸部僵硬、頭痛恐是心血管警訊 勿靠止痛藥緩解症狀
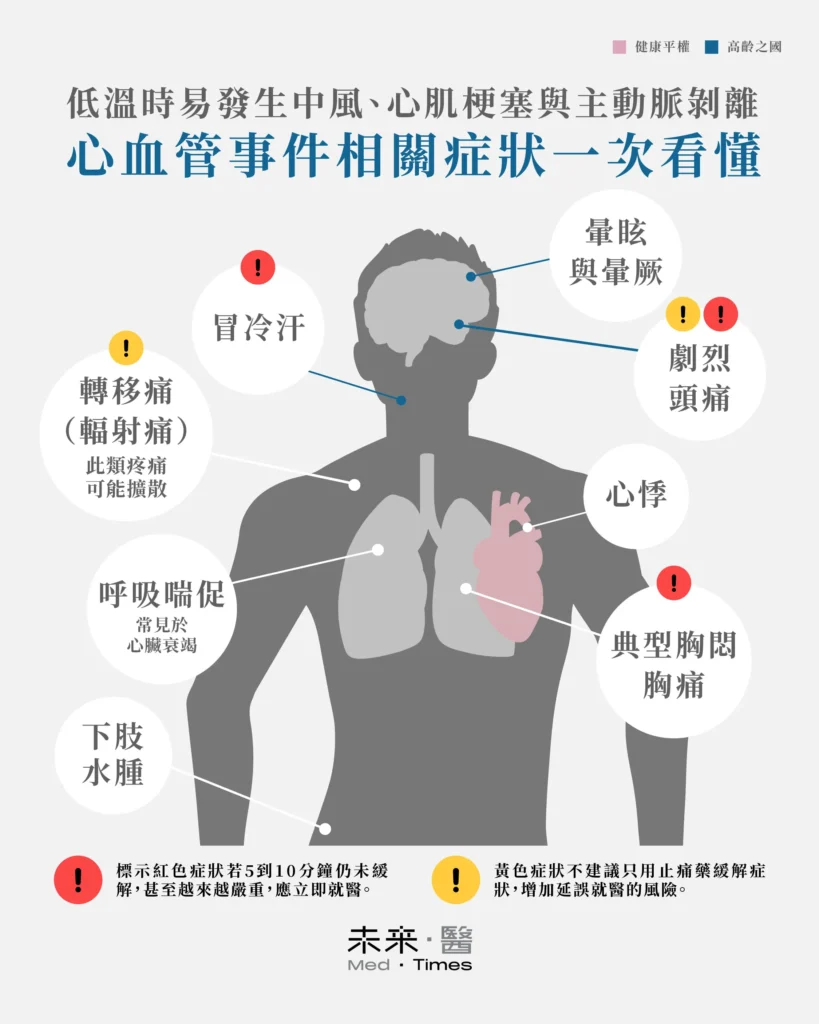
心血管疾病急性發作前,並非所有人都有明顯的胸悶或胸痛。陳玠宇醫師表示,如頸部僵硬、酸痛或頭痛可能是頸動脈受到冷空氣刺激收縮,導致血流供應不足的警訊,若此時僅服用止痛藥緩解症狀恐延誤治療。此外,下巴痛、肩膀痠痛、甚至是痛到背後及伴隨冒冷汗的現象,都是心肌梗塞的可能症狀。
陳玠宇醫師提醒,若發現下肢水腫、呼吸越來越喘、心悸或暈眩,可能代表心臟功能受損,甚至已出現心衰竭,上述症狀超過5到10分鐘未緩解,且有惡化趨勢應立即就醫,以免發生在家中無人發現而錯過黃金搶救時間。
延伸閱讀:認識心臟衰竭:從心臟射血分率看懂心臟健康警訊,高風險群注意端坐呼吸、水腫、疲倦4大徵兆
冷熱交替衝擊血壓易使斑塊破裂 增加腦出血與主動脈剝離風險
陳玠宇醫師提醒,寒流時尤須注意氣溫造成血壓變化,高血壓被稱為「隱形殺手」,當血壓因劇烈低溫飆升過高,極易誘發腦出血、心肌梗塞,或是高致死率的主動脈剝離,清晨從被窩起床到室外客廳,或從溫暖室內走到戶外等「冷熱交替」瞬間血壓波動最大。建議民眾固定量測血壓,目前居家血壓標準已更新,只要超過 130/80 mmHg 即定義為高血壓,如果血壓持續過高就應盡快回診調整藥物。
避免溫差是寒流期間保護心血管的關鍵,許多人交替沖洗冷水與熱水以鍛鍊強身,陳玠宇醫師表示,這對三高患者或長輩來說非常危險,劇烈的溫差切換會導致血管在短時間內劇烈收縮與擴張,極易誘發斑塊破裂。另外,冷天泡溫泉時應避免水溫過高或浸泡過久,且水位不宜高於心臟,以免造成心臟負荷過重。
避免冬季感染呼吸道病毒也對預防心血管事件相當重要,陳玠宇醫師提醒,感染流感病毒、呼吸道融合病毒(RSV)或腸病毒後,可能誘發嚴重的心肌炎。如果感冒症狀(如咳嗽、流鼻水)超過兩三個禮拜都沒有改善,反而變得更嚴重,就必須提高警覺。當感冒2-3周未痊癒甚至出現胸悶、胸痛、心悸、呼吸越來越喘、暈眩、腳腫冒冷汗等現象,都應及時就醫尋求心臟科醫師評估,避免延誤治療產生更嚴重的併發症。
延伸閱讀:天冷心臟「亂放電」,更容易心律不整?注意心跳數字警戒值:心跳過快、心跳過慢、心跳不規則症狀差異