文/郭家和

《Lancet》2024年報告指出,失智症尚無根治藥物,但可透過控制14項可調控風險因子降低或延緩失智發生率,預防比例可由40%提升至45%。新增納入的風險因子為 LDL 膽固醇與視力下降,其餘包括低教育、聽力損失、高血壓、吸菸、肥胖、憂鬱、缺乏運動、糖尿病、酗酒、腦外傷、空氣汙染與社交孤立。
失智症風險因子從12項增加為14項
失智症目前並無根治藥物,失智、認知功能障礙所引發的失能問題,是各國發展至高齡化社會後最重要的健康危機。根據頂尖期刊《Lancet》[1]2024更新失智症的預防、介入與照護報告指出,及早控制14項風險因子,可讓預防或延遲的失智症比例從40%提高至 45%,在這14項風險因子之當中,LDL 低密度膽固醇與視力下降首次被納入指標列表。
可調控的失智症風險因子包括:低教育程度、聽力損失、高血壓、吸菸、肥胖、憂鬱、體力不活動、糖尿病、過度飲酒、腦外傷、空氣汙染、社交孤立。去年(2024)首次將 LDL 膽固醇與視力下降納入風險因子列表。研究團隊指出,可以自由控制行為包括戒菸、治療視力問題,其實都對預防失智症有幫助。
失智症終生風險比大眾想像更高
不過,除了生理因素之外,失智症風險也受到外部環境因素的影響,在不同生命階段特定的事件,可能都是增加失智症機率的變數,包括童年期間教育程度不良;中年階段的聽力問題、膽固醇控制、心理健康、腦部外傷、代謝性疾病;晚年階段的視力喪失、社交孤立、空氣污染等。這些超過個體可控制的範疇需政府與社會共同介入。
另一篇發表在《Nature Medicine》的重要論文[2]指出,一般人可能低估了自己罹患失智症的風險,導致沒有提早預防並警覺風險因子。研究表示,55歲起至 95 歲,罹患失智症的終生風險為42%,女性風險48%更高於男性的35%。另外,APOE-4基因突變也是關鍵因素,單個基因突變者失智風險為48%,兩個基因突變更高達59%。女性或具有基因突變等特定族群,更需要透過公共政策與資源分配,因應失智風險區別造成的健康不平等。
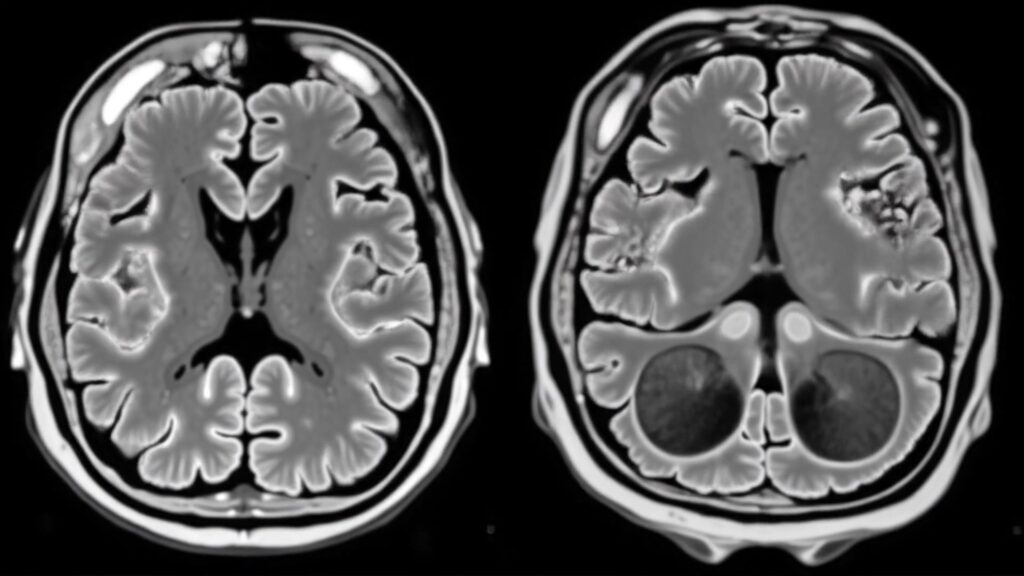
失智症風險每5歲增加一倍 高齡化社會挑戰
「台灣不只整體老年人口在增加,而且特別老的年齡增加更多,這是失智症人口變多的根本原因!」
國立陽明交通大學醫學院教授、 臺北榮總神經醫學中心神經內科副主任傅中玲接受《未來醫》專訪指出,以相同年齡層來觀察,失智症的盛行率並未顯著提高,65–70歲、70–80歲或80–90歲的族群,每百人中罹患失智症的比例大致維持穩定。
真正造成病例數不斷增加的主因,是台灣人均壽命延長,特別是80歲以上高齡人口數量大幅增加。由於失智症的發生率會隨年齡顯著攀升,平均每增加五歲盛行率便會翻倍,因此長壽人口成長直接推升了整體患者人數。
部份已開發國家之所以沒有觀察到失智症的增加,歸因於防治工作上的進步。對台灣而言,如何及早預防、篩檢出失智病患,並在適當時機介入有效治療,仍是未來主要難題。
自覺認知功能退化可能是失智症徵兆
傅中玲教授表示,目前失智症的早期診斷主要針對已出現症狀的病人。與失智症最有關的檢驗包括:APOE-4的基因檢測,單一基因突變的阿茲海默症風險會約增加3-4倍;兩個基因突變相對風險會上升20-30倍,但並非百分之百會發病。
至於正子斷層攝影、腦脊髓液檢查,雖然能在病發前20年偵測到類澱粉沉積,但對於無症狀者,也不建議常規進行。另外,抽血檢驗p-tau217等生物標記,則有望在未來作為阿茲海默症的早期檢測工具,但目前尚未在任何國家獲得正式核准作為診斷依據。
不過,自覺認知功能衰退要特別警覺,傅中玲教授說明,「主觀認知衰退 (Subjective Cognitive Decline, SCD)」雖然自覺記憶力衰退但檢驗結果大多正常,過去被認為只是焦慮問題,但近年研究發現這些人5-10年後罹病機率的確較高,可能是這類族群對身體退化比較敏感,當主觀認知到有記憶、認知衰退困擾時,可及時尋求專科醫師檢查。

失智症治療藥物的突破與難關
傅中玲教授指出,2004年之前,失智症主要藥物是乙醯膽鹼酶抑制劑 (AChEIs)與NMDA受體拮抗劑,乙醯膽鹼酶抑制劑是透過阻止乙醯膽鹼分解來增加其含量,有助於記憶和注意力,但無法阻止細胞死亡,NMDA受體拮抗劑主要用於中度到重度失智。自2004年後,長達近20年沒有新的失智症藥物成功上市。
近年上市的兩款失智症新藥,其機轉與過往藥物不同,傅中玲教授解釋,新藥的機制是有效清除大腦中類澱粉蛋白,是20年來失智症治療上的首次突破,證明了清除類澱粉蛋白確實有助於延緩疾病惡化。然而,新藥適應症只限於輕度認知障礙或早期阿茲海默症(特定的失智症類型),而且研究顯示,疾病程度越高新藥效果越差,甚至可能沒有效果。
不過,傅中玲教授認為,就如同人類對癌症的治療研究,也是每個階段不斷突破後才取得重大進展,未來透過更明確的機轉與試驗,仍有望看到更多失智症新藥上市,甚或應用在中度、重度患者身上。
活動與運動量不足 恐增加國家失智症風險
臺灣正式邁入超高齡化社會,除了失智友善的推廣,如何促進高齡族群健康行為是失智症防治關鍵。傅中玲教授指出,活動與運動量不足是失智症風險因子之,研究顯示,高強度活動量可以降低38%認知退化風險,而輕到中度活動量也可以降低35%認知風險。建議政府制定相關政策,真正帶動中老年人的運動風氣,才能幫助整體國人健康。另外,搭配持續的營養衛教,協助中老年人建立健康飲食習慣,從運動、飲食等生活型態著手以降低國家未來失智風險。

傅中玲教授指出,目前失智症早期診斷多針對已有症狀者。APOE-4基因檢測顯示單一突變風險增3-4倍,雙突變則增20-30倍,惟不表示必然發病。正子斷層、腦脊髓液檢查,雖能在發病前20年偵測澱粉沉積,但不建議無症狀者常規檢測。血液生物標記如p-tau217具潛力,仍未獲正式核准。值得注意的是「主觀認知衰退」雖檢驗多為正常,但5-10年後失智風險較高,當有記憶力下降困擾時,建議及早就醫檢查。
[1] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01296-0/abstract
[2] https://www.nature.com/articles/s41591-024-03340-9