文/郭家和
肝癌為主要癌症死亡第二名 早期診斷率僅約4成
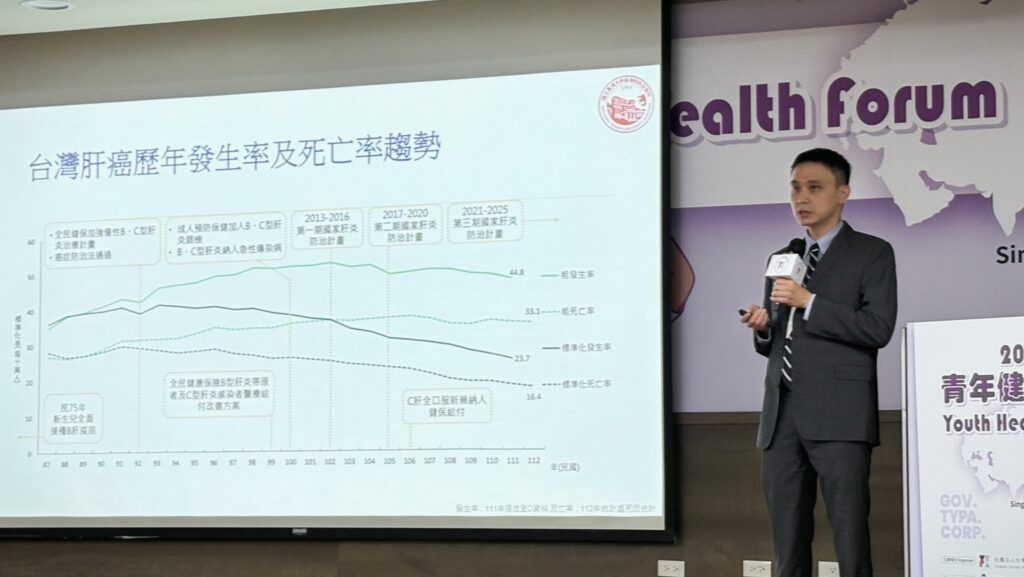
根據衛福部108年癌症登記資料,肝癌是臺灣主要癌症死因第二名,死亡人數高達7,970人;110年度一共有12,035人因慢性肝病、肝硬化和肝癌離世,肝顯示從慢性肝炎到肝硬化、肝癌的「肝癌三部曲」仍嚴重威脅國人健康。台大醫院胃腸肝膽科徐士哲醫師表示,臺灣正朝向2030年癌症死亡率減少三分之一前進,雖然肝癌發生率、死亡率已有顯著進展,但如何推動早期診斷、提高青年族群定期篩檢以及銜接國際治療指引仍是努力目標。
徐士哲醫師指出,雖然近年脂肪肝比例增加,但肝癌最主要的風險因子仍是B型肝炎、C型肝炎等「病毒性肝炎」,肝癌個案之中,約59%與B型肝炎相關、約30%與C型肝炎相關,此外,肝癌在台灣的標準化發生率與死亡率雖然明顯下降,但新發生病例數未顯著減少,主要原因當與人口老化及高齡族群增加有關,而早期肝癌診斷率僅約4成,顯示在病毒性肝炎帶原定期篩檢、癌症早期發現等方面有待增進。
沒進展到肝硬化仍可能變肝癌 B型肝炎藥物給付應比照國際標準
台灣自1975年開始實行新生兒全面接種B型肝炎疫苗,是B肝防治的重要里程碑,徐士哲醫師指出,2000年代起,B肝抗病毒藥物納入健保,可長期抑制病毒複製,降低肝炎惡化與肝癌風險,但目前仍有190萬名未打疫苗的B型肝炎帶原者,僅不到7成每年定期追蹤,再加上國內先進肝癌治療給付如免疫治療、標靶治療未完全與國外同步,一旦年輕時發生晚期肝癌,對家庭及社會勞動力而言都是重大損失。
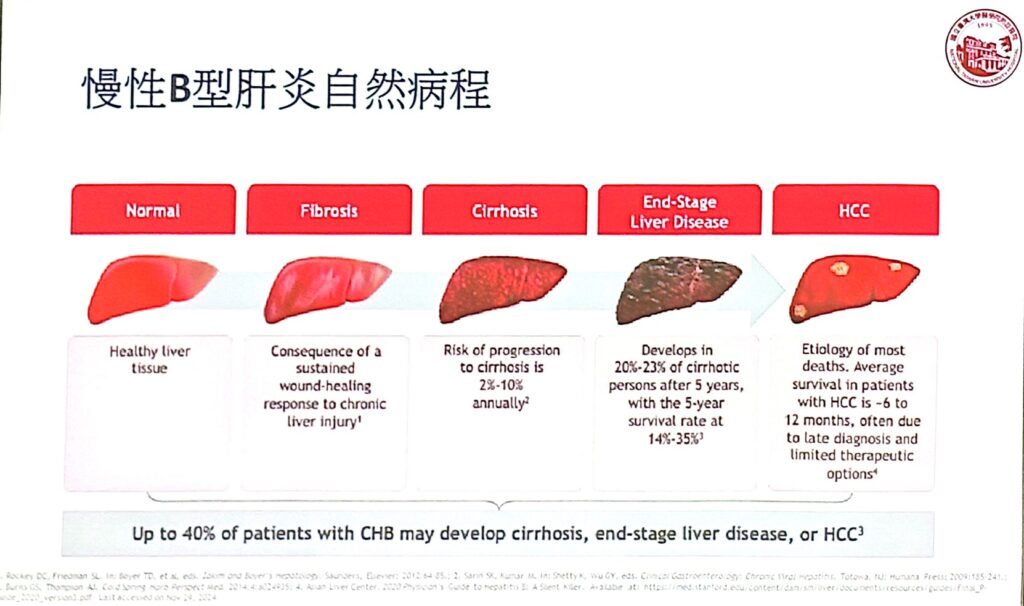
徐士哲醫師進一步說明,慢性B型肝炎並不一定會進展到肝硬化階段才會發生肝癌,有些病人在肝臟沒有重度纖維化,甚至沒有發炎的情況下,在很年輕的時候就可能發生肝癌,特別在20-40歲病毒較活動的「免疫清除期」,免疫系統反覆攻擊病毒而增加纖維化甚至肝硬化、肝癌的風險。過去就有不少年輕名人診斷出晚期肝癌,可能與B肝病毒感染有關。
徐士哲醫師指出,台灣目前B型肝炎防治的兩大問題,一是帶原者長期定期追蹤不足,二是藥物給付範疇。B肝藥物除了可降低母嬰垂直傳染,亦能減少患者罹患肝癌的風險,即使已出現 B 肝相關肝癌,在根治性治療後持續用藥仍可降低復發率。台灣與國際最新指引相比,健保給付條件相對嚴格,如國際建議病毒量超過 2000 IU/mL,即使肝指數正常或有其他風險因子也應治療,惟國內規範與此仍有差距,期待未來加快調整給付範圍。
台灣2025有望清除C型肝炎 感染者應同步注意B型肝炎帶原
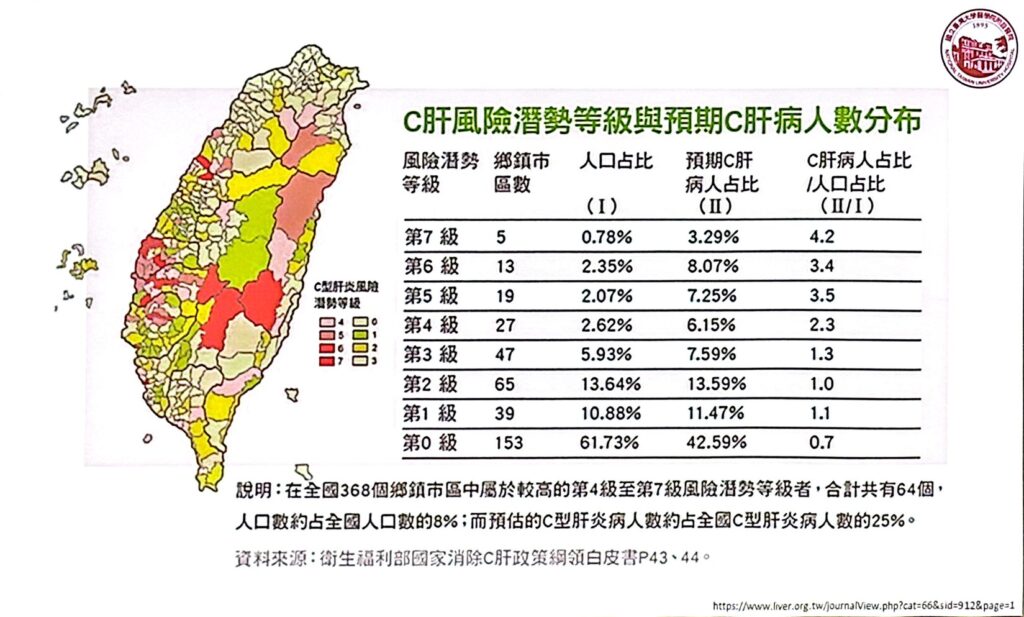
徐士哲醫師表示,台灣C型肝癌主要傳播途徑與消毒不完善的醫療行為有關,包括針具重複使用、不安全注射等,在醫療資源較缺乏的地區甚至出現 「C肝村」等集中聚落。C型肝炎盛行率雖不如B型肝炎,根據流行病學研究與篩檢數據,2022年時全台約30萬名C型肝炎患者,在國家大力推動清除C肝計畫之下,已大幅減少輸血傳染問題,惟仍需持續針對高風險族群與偏鄉地區進行篩檢與治療。
徐士哲醫師指出,C型肝炎與B型肝炎不同,較少在病程早期就發生肝癌,通常需進展到肝硬化後才顯著增加肝癌風險。不過,國內許多C型肝炎患者同時曾感染過B型肝炎,而感染C肝病毒會抑制B型肝炎的病毒表現,導致初診時檢測不到B型肝炎抗原,進一步檢測抗體才會發現曾經感染B型肝炎。
台灣清除C肝成效卓著,可歸功於廣泛積極的藥物治療。徐士哲醫師說明,C肝早年以干擾素治療為主,2016年後口服抗病毒藥物上市後,治癒率達90%以上且療程短(8–12週)、副作用少,大幅改變了C肝防治效果。台灣健保已將多數C肝患者納入給付範圍,治療覆蓋率逐年提升,預計今年(2025)就有望達到C型肝炎的清除目標。
疫苗世代前出生可免費篩檢B、C肝 建議篩檢納入FIB-4指標
徐士哲醫師指出,台灣在 B、C 型肝炎的篩檢與治療方面已有進展,但距離 WHO的 90%診斷率與80%治療率目標仍有落差。目前全國 B、C 肝整體篩檢覆蓋率約 7 成,治療率尚未達到8成標準。
為補齊初級預防缺口,國健署今(2025)年 8月 1 日起,針對 B 型肝炎疫苗世代前出生的民眾(45-79歲)開放免費 B、C 肝篩檢,期望找出隱藏肝病族群並及早治療。徐士哲醫師建議,慢性肝炎監測除了肝指數檢查外,應納入 FIB-4 指標及血小板相關評估,以利及早找出重度纖維化患者,也建議透過手機與手機APP推播,提醒高風險者定期篩檢回診。
在疾病認知方面,根據台灣癌症基金會調查顯示,B 肝帶原者中每年定期追蹤的比例不到 7 成,顯示大眾對 B 型肝炎與肝癌監測的意識不足。徐士哲醫師呼籲,政府單位與 NGO 應持續推動衛教,強化帶原者定期追蹤觀念,即使 B 肝影響逐年下降,仍不能忽視其長期風險。